放射線科について
安全に対する配慮を的確に行い撮影する
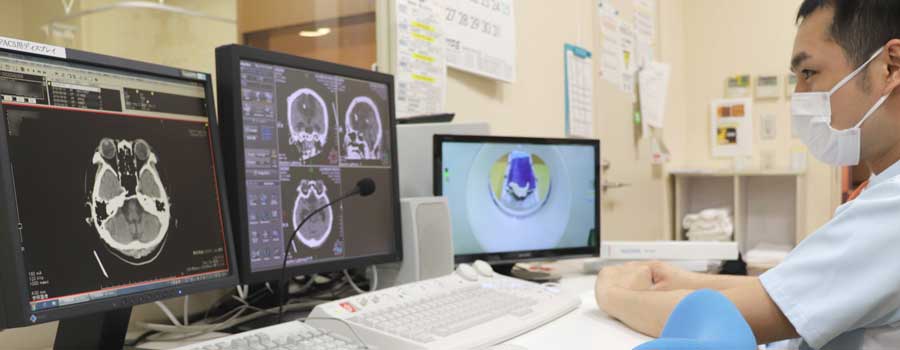
放射線科では、一般レントゲン撮影やCT、骨密度、嚥下造影などの検査を行います。各検査を行うにあたって放射線技師の呼びかけに対しての反応(見え方、聞こえ方)、 歩行時の様子や受傷時の状態、痛み、シビレなどのさまざまな症状、動きや感覚などの情報を放射線技師が撮影前に評価をします。
患者さんの状態を把握することにより、指示医師の目的撮影部位の確認をし、安全に対する配慮を的確に行い撮影するように心がけています。
放射線科で行う主な検査
マルチスライス CTスキャン(脳および全身)
マルチスライスCTは、1列の検出器で1回転につき1スライスのデータを収集するCTスキャナに対し、対軸方向に並んでいる複数の検出器を備え、1回転で複数のデータ を収集できるCTです。薄いスライス厚での撮影が1度のX線照射で同時に出来るため、1列の検出器をらせん状に動かして撮影するヘリカルCTとは異なり、スライス画像間にズレが生じません。また、被爆量が少なく、撮影時間も大幅に短縮できるので、呼吸を止めにくい高齢者や重篤な患者さんの検査にも対応撮影できます。
測定部位は腰椎(正面)、大腿骨頚部、前腕、全身で行います。測定時間は、腰椎約 1 分、大腿骨頸部片側約1分、前腕片側約1分、全身約7分です。全身の場合は脂肪量、体脂肪率、筋肉相当量などの体組成も測定できます。
骨密度測定
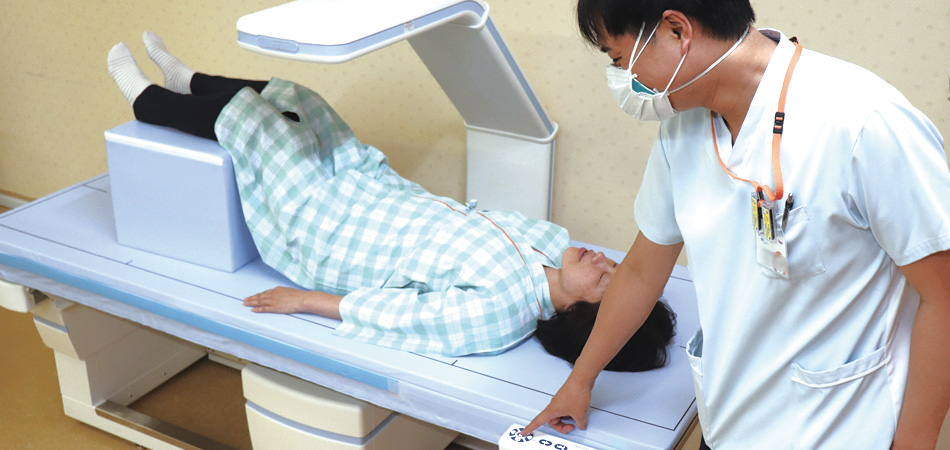
骨密度装置が2023年5月に新しくなりました。
当院に設置の骨密度測定装置は「DXA法(dual-energy X-ray absorptiometry)」を採用し、2種類のエネルギーの異なるX線を用いて人体の骨に含まれる、カルシウムなどミネラル分の量(骨密度)を測定します。この骨密度を測定することにより、骨粗鬆症の早期発見、早期治療を可能にします。骨粗鬆症は全世界の60歳では、女性は3人に1人、男性は5人に1人がかかっている疾患です。
なぜ骨粗鬆症検査を行う必要があるのか?
骨粗鬆症になると骨強度(骨密度+骨質)が低下し、普段では骨折をしないような軽微な外力で骨折してしまいます。
主な骨粗鬆症関連骨折の例としては、背骨の骨折、股関節の骨折、手首の骨折、腕のつけ根の骨折が挙げられ、骨折によって合併症(心肺機能低下など)や寝たきりなど症状の重症化を伴う可能性が高くなります。
骨折にて当院へご入院の患者さんの90%以上が骨粗鬆症を伴っており、骨粗鬆症による新たな骨折を防ぐ為、当院ではご入院時にDXA法による骨密度測定を行っています。
骨密度検査の結果から2次骨折防止を設定する。
入院時に骨密度を測定し下記の例に示す基準としております。
転ばない運動能力・・・バランス訓練、ストレッチ・筋量強化など:個々のリハビリメニュー作成
生活環境の整備・・・屋内でつまづく:家屋の改修指導
骨粗鬆症の治療・・・骨粗鬆症薬の投薬
結果、当院退院時の在宅復帰率、退院時の独歩・T字杖歩行は高水準となっています。
当院の骨密度装置の特徴
およその検査時間、腰椎30秒・大腿骨15秒、体組成10分
一部位の被ばくは胸部X線検査の7分の1ほど
腰椎測定時に骨密度測定だけでなく骨質も測定可能
体組成測定が可能な為、全身の筋肉量を測定することでサルコペニア診断が可能。
※サルコペニア:主に加齢により全身の筋肉量と筋力が自然低下し、身体能力が低下した状態
嚥下造影検査
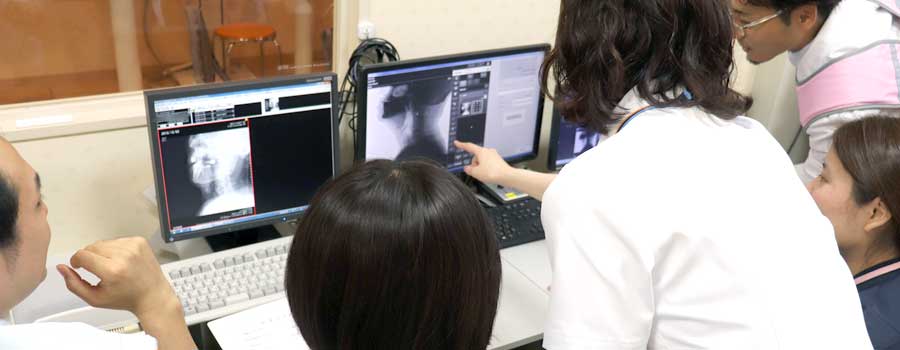
近年、摂食・嚥下障害への関心が高まり、病院・施設・在宅での取り組みが急速に始まっています。しかし、摂食には誤嚥や窒息という生命に直結する危険をはらんでおり、摂食・嚥下障害へのアプローチを行うためには、その病態や食物の嚥下動態を的確に評価することが不可欠です。検査の目的としては診断のために形態的異常、機能的異常、誤嚥、残留などを明らかにし、治療のために食品や体位、摂食方法などを調整することで安全に嚥下し、誤嚥や咽頭残留を減少させる方法を探します。結果を実際の訓練や摂食場面に有力な情報として用います。
検査は車椅子に座っていただき、造影剤を含んだ検査食を食べていただきます。その様子をX線透視装置とビデオを使用して 全行程の動画と音声を記録します。検査時間は約10分から20分です。
2019年度(2019/04/01~2020/03/31)、当院では445件の嚥下造影検査を実施しました。
摂食嚥下障害について(言語聴覚療法科)