Doctorリハビリテーション科医師



リハビリテーション科医は、「病気や外傷の結果生じる障害を医学的に診断治療し、機能回復と社会復帰を総合的に提供することを専門とする医師」です。最大のスキルは、病気だけでなく、運動や認知の障害をもったことで将来起こりうる潜在的な活動の問題をも含め、患者さんの全体像を把握できることです。
リハビリテーション科医は、入院中の主治医としてリハビリが円滑に行えるよう全身状態を整えるとともに、診察所見と病棟生活や訓練場面の観察結果に基づき、障害の機能予後、服薬状況、退院後の住環境や就労・生活状況などを医学的な視点から総合的に検討します。また、チームのなかでは、チーム全体の監督のような役割を担います。上記の評価と検討をした上で、チームメイト全員と情報の共有し、チーム全体の方向を決め、同じ方向を向いて治療を行うことが出来るようにチームを統括します。安静度含め、治療の意思決定を最終的に行うのは医師で、またチームの重要な一員である患者さん・ご家族のビジョンを伺ったり、皆様に説明するのも監督である医師の仕事です。
現在、リハビリテーション科の専門医は全国で2000名程度ですが、高齢化や救急医療の進歩によって障害をもちながら社会で生活していく方々はますます増加しており、いま最も需要が増大している診療科のひとつです。
Nurseリハビリテーションナース



リハビリテーション科看護師は、患者さんの日常に最も近く寄り添う立場にいます。特に夜間の患者さんの活動を最も深く知っているのは看護師です。リハビリテーション科看護師は、採血や検温など、いわゆる通常の看護業務に加え、患者さんの退院後の生活をデモンストレーションするために、日常生活の動作の観察と評価、介入を直接行うという非常に重要な役割を担っています。食事動作、整容(洗顔や歯磨きなど)、更衣、入浴といった実際の活動をよく観察し、リハビリテーションで習得した動作が病棟生活の中でどのように使われているかを評価し、実際の生活の中での習得を促し、チームに共有し、解決策を考えます。さらに、患者さんの心理的状況を評価し、リハビリテーションへの意欲を高めることを促すことも重要な役割です。医師の指示を正確に実行できることだけが看護師の役割では全くありません。
特に当院では患者さんの活動度を高く保つために、医師からゴーサインの出た方に訓練の時間以外も看護師付きで歩行する時間を設けています。これはただ歩かせるのではなく、歩行の介助の仕方は一人一人異なるため、療法士からアドバイスを受けてから開始します。すなわち、リハビリテーション科看護師は活動の観察において、療法士・他職種と意思疎通できる知識と経験も不可欠です。
Certified Care Worker介護福祉士・介護職



リハビリテーション科で働く介護福祉士・介護職は、看護師とともに入院から退院までの日常生活援助を通して患者さんやご家族にもっとも身近な存在としてリハビリに関わる役割です。食事や入浴、整容、更衣、排泄などの生活場面では、常に患者さんやご家族に寄り添い、患者さんの言葉を傾聴しながら「こうなりたい」「こうしていきたい」という意欲を引き出します。患者さんの生活動作については常にチームで情報交換・情報共有を行いながら生活環境を整え、患者さんやご家族の思いは代弁者となってチームに伝え、患者さんやご家族にとって安全と満足が得られる援助を行います。ご家族と接する時間も多く、これまでの家庭生活をイメージした実生活に近い介護を共有することができます。
また、リハビリ病院だからといって一日中訓練をしているわけではありません。病棟での空き時間を有意義なものにするために、介護福祉士・介護職主体で院内デイケアを行ったり、手芸や折り紙などのレクリエーションを楽しんだり、患者さんの趣味や特技を活かした関わりをしています。患者さんの余暇利用の充実は、リハビリ意欲の向上、さらに認知機能向上を引き出す要になります。このように介護福祉士・介護職の視点は、患者さんの生活に直結しており、多職種によるチーム医療では重要な力になります。
Physical Therapy理学療法科
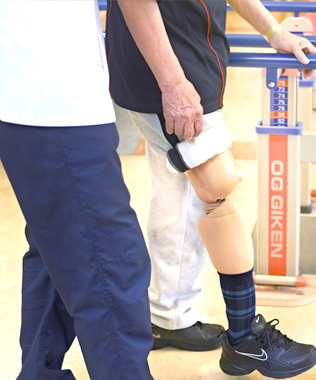


理学療法士(PT)は足に関わる筋力トレーニングやストレッチなどを行うと思われがちですが、機能の障害に対してだけでなく、ベッド上での寝返りや起き上がり、座位、車いすへの移乗動作、車いすの操作、歩行など、基本的な身体動作、体力(運動耐容能)の評価を行い、それに基づいた運動療法全般を行います。必要に応じて温熱療法や電気刺激療法などの物理療法も併用する他、下肢の装具や杖、車いすの選択にも関わります。また、ご家族への介助・介護指導や、退院へ向けた外出訓練も行い、住宅改修のご相談もお受けいたします。
チームの中でPTは、他のリハビリテーションの時間も歩行や下肢のトレーニングを行うべきと医師が判断した場合は、他職種に評価と技法を共有し、かつそれを適宜観察する必要があります。また、動作能力の評価を元に室内の移動や院内での歩行の自立レベルを考え、安静度を上げる提案を行うのもPTです。最も日常生活の自立に影響を与える因子である移動について、正確な評価と深い考察ができることが求められます。
当院のPTは最新のリハビリテーション医学を常に取り入れるべく、各種研修会に参加し、また専門資格の取得にも力を入れています。
Occupational Therapy作業療法科



作業療法における「作業」とは、日常生活での家事・仕事・余暇活動のように、人が1日24時間365日を通して営む活動のことです。日常生活、社会生活で必要な動作を評価し、主に作業を通じての訓練を行います。手の訓練ばかりと思われがちですが、日常生活に関する動作の練習を行うので、実際の役割としては、立ち上がりや歩行を含めた日常生活動作の評価や指導も行います。
日常生活活動の支援では、食事・ひげそりや手洗い・着替え・入浴・排泄などの生活の基本となる動作の獲得に向け、シミュレーション機器等を用いた訓練室で行う基礎訓練・模擬訓練と病棟で実際の支援場面で行う実践訓練を並行して行います。
また、必要に応じて理学療法士、社会福祉士、介護支援専門員等と共にご自宅を訪問し(家屋調査)、手すりの設置や福祉用具の選定などをアドバイスし、介護保険サービスの利用を提案します。家事の支援では、買い物を含めた調理訓練をはじめ、掃除・洗濯・外出など患者さんのライフスタイルに応じて訓練を実施します。
また、当院では職場復帰を想定した具体的な練習も必要に応じて行います。復職や新たな就労をご希望の方には、就労前評価と模擬的な訓練を行うとともに、必要に応じてハローワークや職業センターなどの機関との連携を行います。
趣味など余暇活動の開始や継続をご希望の方には、手工芸・絵画などの実施に際し、具体的に必要となる機能や工夫点を考慮した上で、実際の支援や模擬的訓練を実施します。
当院ではチームの中での作業療法士(OT)は、看護師と深く連携し、車椅子やトイレへの移乗、室内の伝い歩きや入浴動作の評価をもとに、病棟生活場面でその動作が実際に自立できるかを考え、看護師に介助方法を共有するとともに、安静度を上げる提案も行います。
Speech Therapy言語聴覚療法科


言語聴覚士(ST)は、失語症などのことばの障害、発声や構音の障害、それらから生じるコミュニケーション能力の低下について、客観的な評価を行い、訓練を行います。また、さまざまな病気から生じた摂食・嚥下(飲み込み)の評価とアプローチも行う他、集中力や思考力など、頭のはたらき(高次脳機能障害といいます)の評価と練習も行います。
STはそれらの問題を抱える患者さんに対して、まずは現状を把握する目的として日常生活の様子及び検査を通して評価を行います。特に頭の怪我や脳卒中の方は一見何も障害が無いように感じられても、検査の結果見えなかった頭の働きの障害が見えてくることがよくありますので、自分は大丈夫と思っている方でも、積極的に評価を受けてみてください。そして評価の後、患者さんそれぞれに合わせた訓練内容を検討し、機能の改善を促す練習を行っています。
また、それらの機能訓練と並行して、残存している能力を最大限に活かしながら、日常生活を送るための工夫や、周りの方の援助方法なども提案しています。
失語症や高次脳機能障害は、ご家族の皆様にとっては聞き慣れず、ご本人が何が苦手になっているのかを正確に理解することが難しい障害です。そのため、ご家族にも訓練に同席していただき、十分な症状説明を行いながら、有効的なコミュニケーション方法の検討や指導、関わり方などをお伝えしています。また、復職を希望される方に対しても、仕事内容をお聞きし、できる限り類似した課題を行う他、医師が必要と判断すれば職場の方とも障害を共有し、一日も早い社会復帰を目指して積極的に支援を行っています。
チームの中でのSTは、目に見えない障害の内容をチームと共有し、日常生活の介助や各科の訓練をより効果的に行うための方法を提案する他、昼食時は摂食・嚥下を看護師・助手と観察し、より安全で効率の良い食事のセッティングや摂取方法を一緒に考え、共有します。
Medical Social Worker医療ソーシャルワーカー



医療福祉相談室には令和3年現在、社会福祉士の資格を持った医療ソーシャルワーカー(MSW)が6名配置されており、入院患者さん皆様をご担当しております。
MSWは皆様の退院を支援します。入院の時点から患者さん・ご家族が新しく障害を持たれた患者さんとの退院後の生活を思い浮かべるのはなかなか難しいことが多く、MSWは病気にともなって起こり得る社会的、心理的、経済的問題等様々な生活上の問題と社会福祉的(介護保険サービスなど)な解決策をまずご家族と共有します。そして患者さんの経過に従って、必要な解決策を提案していきます。
この時、実際に御本人宅をチームで訪問し、設置すべき補助具や改修、他のサービスなどを介護支援専門員(ケアマネージャー)に伝え、段取りを組んでもらうのもMSWの仕事です。
また、退院後含めて他医療機関との連携、地域とのつながりは不可欠です。当院医療福祉相談室では、同保健会の谷津保健病院や谷津居宅サービスセンターとの定期的な情報交換や地域の居宅介護支援専門員や介護保険事業者の方々との毎月の情報交換会、その他、千葉県外の他医療機関との連携パス会議などにも積極的に参加しながら、患者さんへのサービスの向上に努めています。
Pharmacy薬剤師



薬剤科では、処方箋による調剤、服薬指導、院内への情報提供など、院内の薬全般に関わる業務を行っています。ご持参された薬の鑑別、処方された薬の量や飲み方の確認にとどまらず、アレルギー・薬同士の飲み合わせによる相乗効果、同効薬の重複如何などの確認を行い、最適な薬剤や剤形、適切な用法、用量を医師へ提案します。
当院では原則として、全ての患者さんのお薬を錠剤・散剤自動分包機を用いて1回分ずつにパック(一包化)し、1パックずつに氏名、服用日、服用時間を印字し、粉薬には薬品名や量も記載することにより、飲み間違いの防止に努めています。
また、患者さんごとに薬剤情報書を作成し、入院中・退院時に患者さんやご家族へ薬の説明を直接行っています。薬の正しい服用方法や効果、副作用などの説明を行うことで、患者さんが服用方法を守り、薬の飲み間違いや飲み忘れなく、継続して服薬できるようにサポートしています。
またチームの中では薬剤回診を行って、最新情報の共有化をはかり、患者さんのその時の病状に合った適切な処方となるように、処方内容を話し合う他、医師や看護師のみならず療法士とも連携し、嚥下(のみこみ)に問題があり、錠剤やカプセルが飲み込みにくい患者さんには粉砕の検討や、錠剤から散剤への変更、粉砕の出来ない薬については代替薬の提案を行います。
さらに、院内感染対策委員会や医療安全対策委員会、栄養・摂食嚥下サポート委員会、褥瘡予防対策委員会、薬剤管理運用委員会など、薬剤師も院内の委員会活動に参画し、情報の共有と発信を行っています。
Nutrition管理栄養士



栄養科は、2019年現在、3人の管理栄養士がそれぞれ各病棟を担当しています。栄養士は、患者さんの疾患に合わせ、リハビリテーションの効果を最大限にできるように食事の量や栄養のバランスを整える他、食事場面を観察し、さらに嚥下造影検査にも毎回参加して、ご本人の機能や状態に適した食事内容や形態を把握し、チームで状況を共有して食事の提供を行っています。また皆様のご退院前には、ご自宅へ帰ってからの食事に関する不安を解決できるよう、ご希望の方には嚥下食や糖尿病食など食事について、ご家族様への栄養指導を行っています。
当院では摂食嚥下障害のある患者さんには、状態に合わせて段階的に形態を変えた食事を提供しています。「嚥下調整食学会分類2013」に基づき基準を設定し、嚥下の状態に応じて5段階の食事をご用意しております。
また、当院ではNSTでも栄養科は大きな役割を果たしています。NST[Nutrition(栄養),Swallow(摂食・嚥下) Team]とは、医師、看護師、薬剤師、臨床検査技師、管理栄養士、ST、PT、OTの各職種からなるチームで、週に1度、回診とミーティングを行い、各患者さんの栄養、摂食・嚥下について多職種で検討を行い、適切な栄養管理が行える体制を整えています。また同チームで毎月NSTミールラウンドを行い、各階で昼食時に集まり、嚥下に問題のある方の食事の食べ方や姿勢に問題がないかを回診し、検討を行っています。
Clinical Examination臨床検査技師

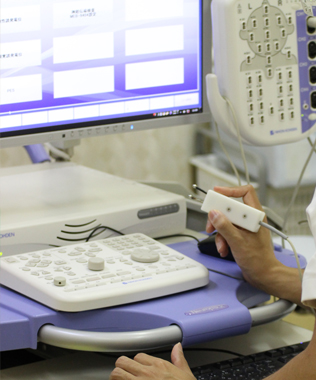
当院では、患者さんの原疾患の再発防止と、安全にリハビリテーションを行える内臓の機能があることを確認するために入院時の生理検査にも力を入れています。生理検査とは御本人の身体に直接触れて測定機器を使用し、体内の変化を捉える検査です。 心電図・各種超音波(心臓・頚動脈・腹部・下肢動静脈等)・筋電図・神経伝導検査・脳波計・ホルター心電図 (24時間・1週間)・24時間血圧計・肺機能検査・ポリソムノグラフィー(睡眠時無呼吸症候群の検査です)・聴力計・呼気ガス分析機などを取り揃え、必要な検査を受けて頂くことができます。
特に心電図・心エコー検査は全患者さんを対象に入院時にお受け頂いております。スクリーニング検査を行うことにより、患者さんの体の状態を把握し、病態にあったリハビリテーション計画を立てることができます。
また、入院中も病状や容態に合わせて追加の検査をお受け頂ける環境を整えております。検体検査は提携先の検査センターで検査をしていますが、緊急時は院内で血算・CRP・ウィルス迅速検査(インフルエンザウィルスとノロウィルスの検査を行っています)・心筋梗塞マーカー迅速検査(トロップT検査、H-FABP検査)・血液ガス検査を行うことができます。
Radiology診療放射線技師


放射線科では、X線を使う検査全般を行います。当院では、回復期リハビリテーション病院では稀なマルチスライスCTを導入しています。マルチスライスCTでは、一度のX線照射で薄いスライス厚での撮影が同時に出来るため、スライス画像間にズレが生じにくく、かつ被爆量が少なく、撮影時間も大幅に短縮できるので、呼吸を止めにくい高齢者や重篤患者さんの検査にも対応撮影できます。
また、レントゲンはX線TV装置も導入しており、従来のアナログ機器とは異なり、デジタル機器を使用することにより診断価値の高い画像を撮影できる他、嚥下造影検査も可能となっております。
さらに当院では骨密度測定機能と脊椎骨折分析機能を備えた骨密度測定装置を設置し、骨密度の減少を早期に発見し、骨折の原因となる骨粗鬆症の予防や治療に役立てています。
各検査を行うにあたり、放射線技師の呼びかけに対しての反応(見え方、聞こえ方)、 歩行時の様子や受傷時の状態、痛み、痺れなどのさまざまな症状、動きや感覚などの情報を放射線技師が撮影前に評価しています。患者さんの状態を把握することにより、指示医師の目的撮影部位の確認をし、安全に対する配慮を的確に行い、撮影するように心がけています。